- Имплантация
- Протезирование
- Брекеты
- Коронки
- Эстетика
- Лечение
- Удаление
- Диагностика
- Лечение во сне
г. Раменское,
ул. Воровского, 8/1
г. Раменское,
ул. Воровского, 8/1
г. Раменское,
ул. Воровского, 8/1




Выраженная подвижность постоянных резцов, клыков, премоляров, моляров – это патологическое состояние, возникающее вследствие нарушения прикрепления зубов к лунке. Требует незамедлительного обращения к стоматологу. По результатам визуального осмотра и рентгенодиагностики врач вынесет заключение, можно ли сохранить зуб, если он шатается.
В норме зубы могут незначительно наклоняться и раскачиваться в горизонтальной, саггитальной плоскостях и по оси за счет эластичности связок. Однако, показатели их подвижности настолько малы – не превышают 0,2 мм, – что практически незаметны невооруженным глазом.
Речь заходит про аномальную нестабильность, если у пациента:
Симптомы, требующие незамедлительного обращения к врачу:
При единичных проблемах это, как правило, периодонтит с формированием гранулемы, кисты – ограниченных округлых образований, которые способствуют ощущению «выдвижения» зуба. По мере разрастания они разрушают кость в зоне прилегания. Особенно характерно это для кисты. С ней резорбция кости может достигать 3-5 см – то есть, диаметра самого образования.
Чем больше киста, тем сильнее качается зуб. Иногда – несколько сразу, если образование распространяется и затрагивает рядом расположенные зубы. Также из-за хронического воспаления – периодонтита, – разрушаются периодонтальные волокна, расположенные между стенками лунки и поверхностью корня. Благодаря им зуб в норме стабильно удерживается на месте. При поражении связочного аппарата – становится подвижным.
Сюда же относится локализованный и генерализованный пародонтит. При его развитии постепенному разрушению подвергаются все ткани, окружающие и удерживающие зубы на местах – десны, периодонтальные связки, цемент корня, альвеолярная кость. Способствуют патологическому процессу, преимущественно, бактериальный налет и зубной камень – основные источники инфекции в полости рта.
Как правило, пародонтит становится следствием менее опасного заболевания – гингивита, при котором воспаление затрагивает около 0,3-0,5 мм десен, то есть, краевую линию. При этом нестабильности зубов еще не наблюдается. Можно даже сказать, что преимущественно зубы здоровы, необходимо только укрепить десны. Однако, многие пациенты не обращаются за лечением, поэтому патология переходит в более сложную форму.
Это заболевание невоспалительного характера. Сопровождается медленно прогрессирующей травматичной резорбцией кости и мягких тканей, в том числе, из-за нарушения кровоснабжения, недостаточного поступления кислорода и питательных веществ. При своевременном обращении к специалисту решается посредством исправления неправильного прикуса, лечения дисфункции височно-нижнечелюстного сустава, бруксизма.
При ударе, падении происходит разрыв периодонтальных связок. Врач может диагностировать при осмотре и диагностике подвывих или вывих зуба. Ситуация требует незамедлительного обращения к специалисту для исключения более опасных состояний – перелома естественной коронки или корня зуба с присоединением инфекции, перелома альвеолярного отростка, челюсти.
Как правило, речь идет о медленно или стремительно прогрессирующих патологиях, в результате которых нарушается метаболизм кости челюсти, работа иммунной системы или микроциркуляция в тканях пародонта. Наиболее частые: микроангиопатия из-за сахарного диабета, гипертония, аутоиммунные заболевания, заядлое курение, деминерализация костей, лейкозы, анемия, соединительнотканные болезни, иммунодефициты.
К данному пункту относятся некачественное или незавершенное ортодонтическое лечение – в процессе и после снятия систем наблюдается временная подвижность зубов. С целью их стабилизации назначается ношение несъемных и съемных ретейнеров. Также хроническое травмирование отдельных зубов с разрушением прилегающей кости из-за завышенных пломб, коронок – требует своевременного перепротезирования.
Если у взрослых шатаются зубы в деснах, степень нестабильности оценивается по шкале от I до IV степени в зависимости от амплитуды движения в лунке:
Зуб смещается не более, чем на 1 мм в саггитальной плоскости – спереди назад. Визуальных искривлений не наблюдается. Зуб незначительно шатается преимущественно при механическом воздействии – надавливании пальцем, языком, щеткой, стоматологическим инструментом.
Амплитуда движения достигает 2 мм, включает уже горизонтальные наклоны. Нестабильность очевидна, затрудняет питание, провоцирует существенную болезненность. В некоторых случаях может сопровождаться кровоточивостью десен. На данном этапе еще возможно довольно успешное лечение и сохранение зуба.
Зуб без особого труда наклоняется в трех плоскостях – спереди назад, справа налево и при поворотах по оси. У пациента наблюдается стойкое воспаление в деснах или значительные рецессии с обнажением половины или двух третей корня. На этой стадии лечение, в большинстве своем, уже не проводится из-за низкой эффективности.
По сути, зуб «болтается» в лунке. Корень максимально обнажен. Жевание невозможно. Если на момент обращения в клинику зуб еще не выпал, его удаляют под местной анестезией. После этого, в зависимости от клинической картины, выполняют лечение, костную пластику, имплантацию и протезирование для закрытия дефекта.
Методы стабилизации подвижных зубов определяются по результатам комплексной диагностики, которая включает:
Если зуб шатается, и его можно спасти, врач составляет многофакторный план лечения. Как правило, он основывается на следующих процедурах:
Шинирование – процедура, направленная на повышение устойчивости зубов при пародонтите, травме. Выполняется при помощи укрепленной нити или ленты, которая фиксируется к внутренней поверхности зубов.
Шинирование позволяет быстро и недорого стабилизировать зубы. Является одним из самых популярных вариантов, что делать, если шатается зуб или несколько. Поддерживает оптимальную эстетику улыбки.
Бюгельные протезы – условно-съемные конструкции с металлической дугой в основании акрилового базиса. Выполняют три функции одновременно: закрывают включенные и концевые дефекты, стабилизируют подвижные зубы, улучшают питание.
Для установки бюгельных протезов в челюсти должны сохраняться собственные относительно крепкие опорные зубы. В некоторых случаях, если других альтернатив нет, конструкция может фиксироваться на полностью прижившиеся имплантаты.
В рамках профилактики патологии мы рекомендуем:
Что делать, если шатается коренной зуб? Как можно скорее запишитесь на прием к пародонтологу «Династии врачей». Специалист выполнит диагностику, предложит эффективную схему лечения.

Если у пациента отсутствует корень, восстановить зуб можно несколькими методами. Каждый отличается по цене, эффективности и обширности стоматологического вмешательства. Способы вставить зуб определяются изначальной клинической картиной, потребностями и пожеланиями пациента.
Существует три варианта, что ставят на месте удаленного зуба:
При утрате одного зуба врач-ортопед может предложить протез-бабочку из акрила – стоматологической пластмассы, – или нейлона. Изделие включает базис, имитирующий десны, и коронку, сочетающуюся с окружающими зубами. Обязательно содержит кламмеры – крючки, охватывающие опорные зубы с вестибулярной и язычной сторон, и изготовленные в цвет десен.
Плюсы съемного протеза, как одного из вариантов, что ставят вместо удаленного зуба:
Минусы съемного протеза:
Мостовидный протез – популярный традиционный метод, как поставить зуб, если нет корня. Изделие состоит из трех коронок, прочно соединенных одна с другой. Две крайние опираются на заранее обточенные зубы, если они способны выдержать вес ортопедической конструкции. Та, что посередине, выполняется в виде нависающей консоли. В первое время после установки прочно прилегает к деснам. По мере убыли кости – перестает.
Изготавливается мостовидный протез из керамики или диоксида циркония. Первый вариант преимущественно применяется для закрытия пробелов во фронтальном отделе, так как керамика лучше альтернативных материалов повторяет структуру натуральных зубов. В жевательных отделах рекомендован диоксид циркония. Это износостойкая разновидность керамики с отличным внешним видом и непревзойденной прочностью.
Плюсы мостовидного протеза в качестве решения, как сделать зуб, если нет корня:
Минусы несъемного мостовидного протеза:
Имплантация – наиболее прогрессивный и надежный способ, как сделать зуб, если нет корня. В ходе операции стоматолог погружает в кость челюсти имплантат – искусственный аналог одноканального корня. Исходя из клинической картины, в течение 72 часов, спустя 2-6 недель или после полного прирастания к кости имплантат нагружается коронкой. В первых двух случаях – временной, в третьем – сразу постоянной.
Проводится вмешательство одним из трех способов:
Процедура, как наращивают зуб на корень, требует соблюдения нескольких условий:
Чтобы проанализировать условия, когда можно поставить коронку на корень зуба, стоматолог-хирург учитывает:
Если наблюдается незначительная убыль кости, имплантация объединяется с наращиванием ткани. В такой ситуации, операция выполняется по одноэтапному протоколу. Пациент сразу получает новый зуб, что крайне удобно с функциональной и психологической точек зрения. Если же атрофия кости выражена, установка имплантата проводится через несколько месяцев после пластики. Иногда – спустя 9-12 месяцев при критической нехватке ткани.
Плюсами имплантации зуба являются:
Среди минусов выделяют:

Если нет медицинских противопоказаний, мы рекомендуем остановить свой выбор на имплантации. Это идеальный вариант для пациентов, кто хочет получить наиболее качественный, долгосрочный результат. Имплант в максимальной степени забирает на себя функции натурального корня, коронка идеально сливается по оттенку и форме с собственными резцами, клыками, премолярами, молярами.
Конструкция хорошо служит, позволяет питаться разнообразно, исключая слишком твердую пищу, которая может повредить свой зуб или стоматологические материалы. Гигиена с коронками на имплантатах не усложняется. При этом комфорт жизни повышается в разы – протезы надежно удерживаются на местах. После полного срастания имплантатов с костью новый зуб ощущается, как родной.
Также высокую эффективность демонстрирует несъемный мостовидный протез на свои зубы. Он гармонично вписывается в зубной ряд, не выделяется на фоне резцов, клыков, премоляров, моляров. Хорошо распределяет жевательную нагрузку, предупреждает нарушения прикуса, которые часто развиваются при утрате даже одного зуба. При этом не предотвращает резорбцию кости. По этой причине требует замены спустя 7-10 лет.
На последнем месте по удобству эксплуатации, функциональности и эстетике – съемные протезы. Они хороши в качестве временного метода восстановления зуба. Предполагают, что пациент будет качественно выполнять гигиену ротовой полости и ортопедического изделия, так как, при неблагоприятном развитии событий, повышается риск развития серьезных инфекционных поражений слизистой, например, кандидоза.

Прикус в обыденном понимании – это то, насколько ровные у человека зубы. Если они хорошо и красиво выглядят при улыбке – то, значит, прикус правильный, а если некрасиво – то неправильный. Но на самом деле все несколько сложнее, и вопрос правильного и неправильного прикуса зубов не сводится только к эстетике. Он всегда в первую очередь затрагивает здоровье – причем не только зубочелюстной системы.
Прикус зубов (окклюзия) — это то, как происходит смыкание зубов верхней и нижней челюстей при полном или частичном контакте. Разумеется, есть понятие правильного прикуса зубов у человека – это т.н. физиологический прикус, когда зубы смыкаются равномерно, обеспечивая нормальную функцию жевания и речи, а также нормальное распределение жевательной нагрузки.
Основные признаки правильного прикуса:
Для того, чтобы понять, что есть патология, нужно разобраться с тем, какой прикус является физиологичным. Итак, основные виды нормального прикуса:
А вот патологический прикус — это уже неправильное смыкание зубов верхней и нижней челюстей, которое нарушает функцию жевания, речь, эстетику лица и может приводить к различным осложнениям: от болезней зубов и десен до дисфункций височно-нижнечелюстного сустава.
Причины, по которым развиваются нарушения прикуса, очень многообразны. В первую очередь мы хотим выделить наследственный фактор – нарушения передаются генетически, и если хотя бы у одного родителя есть дефекты прикуса, то весьма вероятно, что они будут и у детей. Поэтому стоит заранее предусмотреть визиты к ортодонту в самом раннем возрасте (4-5 лет).
Вторая причина – это, как ни странно, вредные привычки, которые впервые появились в детстве и нередко сопровождают человека всю жизнь: сосание или грызение пальцев, переходящее в грызение ногтей, ручек, дужек очков и т.д. А еще плохо сказывается на прикусе лузгание семечек, открывание зубами орехов, бутылок, перекусывание ниток и зачищение элетропровода методом лихого откусывания изоляции. Словом, зубы предназначены только для жевания и улыбки! Для всего остального нужно использовать соответствующие инструменты!
Также к причинам формирования нарушений нормального положения зубов относят:
Нередко мы встречаем мнение, что нарушения прикуса – это только эстетическая проблема, а его коррекция – это ненужное баловство. Зубы ведь есть? Есть. Жуют? Жуют. Но на самом деле дефекты прикуса вполне могут лишить пациента и зубов, и нормального жевания:

Есть несколько видов прикуса в стоматологии, которые являются неправильными.
1. Дистальный (прогнатический) прикус
Его признаки — верхняя челюсть сильно выдвинута вперед, нижняя – недоразвита или смещена назад, поэтому верхние зубы значительно перекрывают нижние, а подбородок может выглядеть маленьким, даже отсутствующим. Последствия дистального прикуса — проблемы с пережевыванием пищи, шепелявость и другие нарушения дикции, перегрузка височно-нижнечелюстного сустава (ВНЧС).
2. Мезиальный (медиальный) прикус
Здесь наоборот — нижняя челюсть выдвинута вперед, нижние зубы перекрывают верхние, что сопровождается массивным подбородком и «вогнутым» профилем. Приятного тоже мало – у таких пациентов есть сложности с откусыванием пищи, повышенная стираемость передних зубов, риск дисфункции ВНЧС.
3. Глубокий прикус
Верхние резцы перекрывают нижние более чем на 50%, а иногда доходят до десны, т.е. при смыкании нижних зубов просто не видно. В таком случае нижние зубы могут травмировать даже нёбо. Помимо повреждений слизистой рта, у пациентов могут быть головные боли из-за перенапряжения мышц и быстрое стирание эмали.
4. Открытый прикус
Диагностируется по наличию щели между верхними и нижними зубами во фронтальном или боковом отделе. Как раз эта патология часто связана с привычкой сосать палец или прокладывать язык между зубами. Она приводит к нарушению жевания и глотания, проблемам с дикцией (шепелявость, нечеткое произношение звуков), сухости во рту из-за ротового дыхания.
5. Перекрестный прикус
Самый сложный для описания. Зубы верхней и нижней челюстей пересекаются в боковых отделах в разных направлениях, что вызывает асимметрию лица, смещение подбородка, неравномерную нагрузку на зубы, которая приводит к стираемости и сколам эмали. Также есть нарушения работы ВНЧС (щелчки, боли, хруст в суставе).
6. Снижающийся прикус
Это уже патология, формирующаяся с возрастом – когда происходит постепенное уменьшение высоты прикуса из-за возрастной стираемости зубов. Лицо визуально стареет — опущенные уголки губ, углубленные носогубные складки, оплывший в нижней трети овал, западение губ. Помимо возрастных изменений причинами могут быть бруксизм и потеря зубов без протезирования.
Методы коррекции делятся на две большие группы: для детей с молочным прикусом или для подростков и взрослых (когда все молочные зубы сменились постоянными.
Детям для восстановления здорового прикуса ортодонт подбирает аппараты (съемные или несъемные) – пластинки, трейнеры и т.д. Их цель – повлиять на рост и развитие самих челюстей, чтобы предотвратить появление дефектов.
Если этого не было сделано в раннем возрасте, то для подростков и взрослых есть 2 варианта:
При самых тяжелых аномалиях используется хирургическая коррекция – ортогнатическая хирургия.
Восстановить нормальный или закрытый прикус – это значительно улучшить здоровье и зубочелюстной системы, и организма в целом. Так вы сможете избежать серьезного и длительного лечения, при чем не только у стоматолога. А еще ортодонт поможет создать идеальный прикус – ведь мы работаем не только над сохранением вашего здоровья, но и над красотой улыбки!

Знакомо ли вам это странное, неприятное ощущение – когда у вас возникает ноющее ощущение в одном, нескольких или даже всех зубах? При этом никакой видимой причины у этого нет – вы не замечаете в зеркале ни кариеса, ни воспалений десен, ни травм. Но тогда почему ломит зубы и нужно ли что-то с этим делать?
Ломота в зубах – это неприятное, а иногда довольно мучительное ощущение, которое может изводить пациента так же сильно, как боли при пульпите. При этом, как мы уже отмечали, ни пульпита, ни каких-либо видимых повреждений может и не быть. Иногда пациенты, приходя на прием, так и спрашивают — почему ломит зубы без причины? Но на самом деле причина, конечно, есть. Здоровые зубы практически никогда не болят «сами по себе».
Если исключить кариес и прочие заболевания, то ноющее ощущение ломоты может быть связано с повышенной чувствительностью зубов или десен. Здесь стоит отметить, что гиперчувствительность является как врожденной особенностью, так и симптомом различных стоматологических заболеваний, поэтому лучше все же обратиться к стоматологу, чтобы убедиться, что все в порядке – или найти причину повышенной чувствительности и начать лечение.
Причиной ноющей боли в зубе при неврожденной гиперестезии часто является истончение эмали, к которому приводит агрессивная чистка слишком жесткой щеткой и использование высокоабразивной пасты. Такой же эффект оказывает избыток кислот в питании (бойтесь, фруторианцы и любители свежевыжатых соков, а также кислых соусов!) Конечно, одна из самых частых причин – бруксизм: когда пациент скрипит зубами каждую ночь, это не только стачивает эмаль, но и приводит к микротрещинам, куда проникает пища, питье, холодный воздух. Все это вызывает повышение чувствительности.
Кроме того, ноют зубы и из-за оголения шеек и корней при рецессии десны – это процесс, при котором линия десен опускается так, что открывает корни и шейки зубов. Это может быть локально (затрагивать один или несколько зубов) или охватывать всю челюсть.
К болям и ломоте может привести деминерализация зубов вследствие нехватки кальция и фтора. Все эти состояния имеют общую симптоматику: резкая боль при контакте с холодным, горячим, кислым, сладким, ломота при вдыхании холодного воздуха.
Но это еще сравнительно «безобидные» причины. А есть и другие, требующие куда более серьезного лечения:
Кстати – боли и ломота могут не всегда возникать из-за болезней полости рта. Причиной может невралгия тройничного нерва, гайморит или синусит. Так что ходить к стоматологу полезно не только ради здоровья зубов, но и потому, что он может направить к врачу другого профиля и тем самым поможет своевременно выявить другие заболевания.
Прийти к стоматологу и все рассказать! Врач в первую очередь направит вас на диагностику, чтобы выяснить, от чего могут болеть зубы. Поможет здесь компьютерная томография в первую очередь, т.к. она дает максимально подробную картину состояния полости рта и всех ее тканей (даже тех, которые невидно).
Затем доктор подберет лечение в соответствии с диагнозом. При рецессии десен рекомендованы операции по восстановлению объема тканей и высоты десны (их проводит хирург). При врожденной гиперчувствительности стоматолог подберет пасты для чувствительных зубов, щетки с менее жесткой щетиной, проведет реминерализацию.
Если есть кариес или его осложнения – то тут требуется удаление пораженных тканей, лечение каналов, установка пломбы или коронки. При болезнях десен мы используем ультразвук и аппарат Air Flow для удаления налета, противовоспалительные средства – как в клинике, так и для домашнего ухода.
При бруксизме с пациентом работает гнатолог, который подберет каппы для ночного ношения: расслабляющие мышцы, фиксирующие челюсть и т.д. Затем ортодонт исправит прикус, а ортопед восстановит зубы коронками.
При любой травме зубов нужно исключить нагрузку и немедленно посетить врача – тогда высок шанс сохранить зуб. А если это не получится сделать, то чем раньше вы начнете его восстановление, тем ниже риски осложнений.
Если мы разобрались с тем, почему ломит все зубы, то давайте перейдем к мерам предотвращения ломоты. Если у вас есть гиперчувствительность зубов, то не стоит делать отбеливание дома или в кабинете врача. Также исключены все отбеливающие пасты из-за их высокой абразивности. Нужно уменьшить содержание кислых блюд и продуктов в рационе, использовать подобранные врачом пасты, ополаскиватели и гели для чувствительных зубов.
Также помогут избежать неприятных ощущений регулярная профессиональная гигиена раз в полгода, реминерализация эмали и своевременное лечение всех болезней полости рта.

Кариес – это не единственная опасность, которая грозит нашим зубам. Кусок зуба может просто взять и отколоться. Неважно, что стало тому причиной – падение с велосипеда, удар шайбой во время хоккея или слишком твердый сухарик. Важно другое – любой скол требует внимания стоматолога, даже самый маленький. Если не восстановить эмаль, то есть риски развития кариеса, болезней десен или даже воспаления слизистой щек, если острый скол на зубе постоянно их травмирует.
Как ни странно, но не всегда пациент понимает отличие между сколом и, скажем, клиновидным дефектом или даже переломом зуба. Причина заключаются в том, что если откололся зуб, то это не всегда выглядит как специфическая травма. Внешне его бывает сложно отличить от клиновидного дефекта.
Но, конечно, разница состоит в причинах возникновения проблемы, ее локализации, форме повреждения и методах лечения. Скол зубной ткани – эмали – это по сути локализованное откалывание части зубной коронки (мы сейчас говорим о природной коронковой части зуба). Это может произойти по причине травмы (удара, падения), надкусывания чего-то твердого (ореха, сухарика, косточки) или из-за кариеса, ослабляющего структуру зуба. Это выглядит как неровный край в месте повреждения кромки зуба или как желтоватое пятно, если скол произошел так, что обнажил дентин (желтоватый слой под эмалью). Впрочем, нередко затронута только эмаль. Чаще всего под удар попадет передний зуб – когда скалывается его режущая кромка.
Клиновидный дефект – это некариозное поражение в пришеечной части зуба, т.е. в области у десны. Он имеет форму клина или ступеньки – когда вы видите, что у десны образовался небольшой «уступ», то это, скорее всего, и есть клиновидный дефект. Т.е. кариес и травмы не имеют отношения к его формированию. Причины – это, как правило, неправильная чистка зубов горизонтальными движениями туда-сюда, некорректное распределение жевательной нагрузки при дефектах прикуса, эрозия эмали из-за кислот (если много пьете газировок, соков, едите цитрусовые и прочие кислые продукты и блюда).
Он выглядит как гладкое углубление у шейки зуба (чаще на клыках и премолярах), имеет форму буквы V при сохраненной, но источенной эмали. Скол же имеет неровные края и бывает самых разных форм, а эмаль в месте повреждения отсутствует.
Лечение клиновидного дефекта включает реминерализацию с фторирование эмали, пломбирование жидкотекучим композитом, а также коррекцию прикуса и техники чистки для устранения первопричины.
Перелом зуба – это серьезное повреждение с нарушением целостности коронки или корня из-за тяжелой травмы, при чем запущенный кариес или большая пломба, ослабившая зуб, резко повышают шансы на перелом, как и бруксизм. Перелом выглядит как глубокое повреждение, иногда до пульпы, нередко сопровождается подвижностью зуба и кровоточивостью. Перелом может произойти в коронковой части, в корне или оказаться продольным – когда зуб расколот сверху вниз. Это самый сложный вид и часто требует удаления.
1. Травматические причины
Удар или падение, различные спортивные травмы , особенно при занятиях боксом, хоккеем, футболом или единоборствами – самые частые причины потери драгоценного кусочка зуба. Впрочем, лишиться его можно и при падении с высоты (даже если это высота стула или велосипеда, а уж сколько жертв стремянок побывало в нашей клинике!), ДТП или удар твердым предметом (например, бутылкой, во время, скажем деликатно, невербального выяснения отношений) тоже нередки. Усугубить ситуацию может прием алкогольных напитков.
Надкусывание твердой пищи или предметов борется с ударами за первое место в нашем списке. В числе подозреваемых — орехи, леденцы, косточки фруктов или кости в мясных блюдах, чипсы, сухари, пряники высокой твердости, а еще — открывание бутылок зубами, раскалывание скорлупы, лихое срывание изоляции с электропровода (серьезно, съемник стоит намного дешевле лечения в стоматологии!).
Привычка грызть ручки, ногти, карандаши, дужки очков тоже ослабляет зубы, как и постоянное сочетание очень горячего и очень холодного (температурный перепад). Это вызывает микротрещины эмали.
Отдельно упомянем бруксизм — скрежет зубами и ночное сжатие челюстей тоже приводит к микротрещинам. А где микротрещина – там высокий риск скола.
2. Физиологические причины
Возрастное истончение эмали начинается после 45-50 лет. Это естественный процесс — когда эмаль становится более хрупкой повышается риск сколов даже при небольшой нагрузке. Здесь можно только посоветовать профилактику в виде реминерализации или коронок, чтобы защитить зубы.
Неправильный прикус – это уже вневозрастное явление, есть и у малышей, и у пенсионеров. Перегрузка отдельных зубов (например, при глубоком или перекрестном прикусе) вызывает постепенное разрушение эмали в местах повышенного давления. Тонкая эмаль – это причина того, что откололся кусок зуба, как и дефицит минералов (кальций, фтор, витамин D и витамин К, который регулирует кальциевый обмен, т.е. усвоение кальция и направление его в зубы и кости).
3. Патологические причины
Наш номер 1 — кариес и его осложнения! Без него никуда – ведь кариозные полости ослабляют зуб, как и большие пломбы, особенно если стенки зуба истончены. Сюда же относят некроз пульпы или депульпированный зуб – он становится хрупким из-за отсутствия питания и может расколоться даже при небольшой нагрузке.
Некачественное стоматологическое лечение или лечение, проведенное по старым протоколам, ошибки при пломбировании (например, слишком большая пломба без укрепления), неправильно установленная коронка (давление на слабые стенки) – все это тоже факторы риска для сколов.
4. Внешние факторы
Кстати, резкие перепады температур можно отнести и к этой категории. Как и химическое воздействие – в первую очередь кислот (газировка, цитрусы, соки, кислые соусы), которые разъедают эмаль.
Отбеливание без контроля врача, особенно средствами с маркет-плейсов, тоже может привести к тому, что откололся зуб без видимой причины. Не покупайте полоски, карандаши или полоскания непонятно где и от какого производителя – лучше приходите к нам, мы подберем самое подходящее для вас средство домашнего отбеливания.
1. По глубине повреждения
2. По локализации
Скол режущего края чаще всего поражает передние зубы – резцы и клыки из-за травмы, вредных привычек (откусывание ниток, открывание упаковок). Скол жевательной поверхности затрагивает соответственно жевательные зубы (моляры, премоляры) и возникает из-за перегрузки. Главная опасность – риск трещины корня. Пришеечный скол(у десны связан с кариесом и повышает риск перелома корня.
3. По характеру повреждения
Поперечный скол – это горизонтальное повреждение коронки, тот самый скол режущей кромки относится именно к этому виду. Продольный скол расположен вертикально, часто поражает боковые стороны зубов.
Человек не всегда понимает, что у него откололся кусочек эмали. Тревожные признаки, которые должны заставить насторожиться – это повышенная чувствительность (реакция на холодное и горячее), изменения цвета эмали, боль или дискомфорт при жевании.
Что делать, если вы заметили скол, но стоматолог далеко? При маленьком сколе – выпить обезболивающее, исключить нагрузки на зуб. При среднем сколе – то же самое, а также постараться найти кусочек зуба и положить его в молоко. Если вы сразу же попадете к врачу – может, удастся вернуть беглый кусочек на место. При крупном сколе – немедленное обращение к врачу или даже вызов скорой, если сильное кровотечение.
Профилактика сколов – вещь несложная и включает использование каппы и шлемов при занятиях спортом. Не грызите твердые предметы, пальцы и проч. Не используйте зубы не по назначению – ими можно только улыбаться и жевать! Своевременное лечите кариес, дефекты прикуса и бруксизм. Укрепляйте эмаль реминерализующими гелями, проходите раз в полгода реминерализацию, профгигиену и осмотр в клинике.
Но что делать, если откололся кусок зуба несмотря на все ваши усилия? Восстановить все, как было, сможет только врач – эмаль не вырастет сама, увы. Методики разнятся в зависимости от вида и степени поражения:

Потеря твердых тканей после лечения кариеса, его осложнений, травмы зуба может быть довольно значительной, и когда она достигает 50% и более, то зачастую установкой пломбы уже не обойтись. Просто пломба не обеспечит ни должной герметичности, ни длительности службы, т.к. из-за размера быстро даст усадку. Это может стать причиной вторичного кариеса. Соответственно, нужна коронка, однако в некоторых ситуациях и этого недостаточно. В таком случае проводится восстановление зуба коронкой с использованием цельнолитой культевой вкладки для повышенной устойчивости протеза и увеличения срока его службы.
Это индивидуально изготовленная микропротезная конструкция, предназначенная для восстановления сильно разрушенных зубов, заменяющая утраченные части естественной коронки и корня зуба. Вкладка служит надежной опорой для коронки в случаях, когда классические штифты не могут обеспечить достаточную поддержку.
Культевая вкладка под коронку включает две основные части:
Существуют также альтернативные методы, такие как установка коронки непосредственно на зуб без вкладки или использование штифтовой конструкции.
Коронка без вкладки – это самое частое решение. У нее высокая прочность, она долго служит и обладает высокой эстетикой (особенно если мы говорим о керамических и циркониевых коронках). Но при значительном разрушении ей нужна поддержка, и ее можно обеспечить классическим методом – штифтом. Прочность у него средняя, срок службы до 5-7 лет, но зато цена ниже, чем у культевой вкладки на зуб.
Основное показание к использованию коронки на вкладке – это разрушение зуба более чем наполовину в результате травмы, но при условии сохранения корня. Другие показания включают:
Ее не используют, если выявлены серьезные повреждения корня, такие как переломы, трещины, перфорации (например, после осложнений при лечении каналов), глубокие кариозные поражения внутри корня:
Во-первых, они классифицируются по конструктивным особенностям:
Во-вторых, нужно учитывать, из чего делают вкладки под коронку:

Начальный этап этого процесса ничем не отличается от обычной подготовки к протезированию: сначала с зубом работает терапевт, который проводит лечение кариеса и его осложнений, требующих терапии корневых каналов. Также может потребоваться помощь пародонтолога – если выявлены воспалительные заболевания десен.
Когда санация полости рта завершена, к работе приступает стоматолог-ортопед:
Этот метод был введен в практику потому, что обеспечивал куда большую, чем штифты, прочность протезной конструкции и следовательно — более длительный срок службы. В итоге пациенту не грозило скорое перелечивание и замена коронки. Но кроме этих ключевых преимуществ, у вкладок есть и другие:
Минусов у такого решения два – более высокая цена, чем у штифта, и период ожидания, когда вкладку сделают в лаборатории (штифты уже готовы к установке из упаковки).
Коронка, зафиксированная на вкладке, служит около 10 лет, если это металлокерамика, а вот для цельнокерамических коронок срок службы составляет не менее 12-15 лет. Рекордсмены же – циркониевые коронки: простоят около 20-25 лет.
Что касается срока службы самой вкладки, то он определяется материалом изготовления: композитные — 3-5 лет, из металлических сплавов — 10-15 лет, а циркониевые – свыше 15 лет.

Обычно мнение о депульпированном зубе заключается в том, что болеть он не может – ведь нерва-то уже нет. Увы, это один из живучих стоматологических мифов. Ситуация, когда зуб депульпирован и при этом все равно болит – не самая редкая. Почему же это происходит, нужно ли обращаться к стоматологу и может ли такая боль пройти сама?
Боль при пульпите или других поражениях каналов – это вещь знакомая: она сильная, ноющая, дергающая, усиливающая по вечерам и ночью, подчас не поддающаяся действию лекарств, отдающая в соседние зубы, в глаз, в ухо, в шею и т.д.
Но раз уж мы выяснили, может ли зуб болеть после удаления нерва, то давайте поймем, а как же он болит. Нормальная боль как реакция тканей на то, что их потревожили различными процедурами, будет ноющей, тянущей, но умеренной и не острой. Она возникает при накусывании или надавливании, от горячего или холодного (хотя нерв удалён, ткани вокруг зуба ещё чувствительны). Ее длительность обычно от 1 до 7 дней, и она постепенно идет на спад.
Теперь переходим к признакам опасности. Острая, пульсирующая боль может указывать на остаточную инфекцию (когда каналы не очистили до конца), острый периодонтит, кисту или гранулёму.
Боль при накусывании, но без пульсации может быть симптомом, указывающим на перепломбировку канала, когда материал выходит за верхушку корня, или на то, что у пломбы неправильная высота. Кстати, второй случай исправить легче всего – нужно провести коррекцию высоты пломбы. Это делается даже без анестезии, за 3-5 минут.
Долгая ноющая боль (дольше 2–3 недель) – может быть из-за индивидуальной гиперчувствительности, но чаще указывает на хроническое воспаление у корня, аллергию или трещину корня. В последнем случае необходимо удаление зуба.
Один из самых острых вопросов на самом деле. Почему болит зуб без нерва, что с ним не так? Здесь важно отметить, что боль в зубе после удаления пульпы (депульпирования) может возникать по нескольким причинам, и это не всегда признак осложнения. Поэтому следует различать нормальные, хотя и порой не самые приятные ощущения после лечения и боль, свидетельствующую о некоей патологии.
Итак, когда же зубная боль после пломбировки каналов – это норма? Когда она проявляется как одна из реакций организма на вмешательство, которое нередко более травматично, чем лечение обычного кариеса. Для терапии пульпита стоматолог проводит немало манипуляций – удаляет пораженные кариесом ткани, причем поражение нередко очень глубокое (что и вызвало пульпит), очищает каналы, выполняет их медицинскую и механическую обработку и т.д. Соответственно, окружающие ткани могут реагировать на эти процедуры, наличие лекарства или изменение давления в канале. Но такая боль обычно умеренная, усиливается при накусывании и проходит за 3–7 дней. К тому же ее хорошо снимают обезболивающие и средства, которые доктор может назначить для ухода за полостью рта. Помимо боли возможен небольшой отек, покраснение десны и минимальная кровоточивость. Все это также проходит за 2-3 дня.
А теперь рассмотрим патологические причины, по которым болит зуб после удаления нерва:
Зачастую боль проходит в тот же день, после 1-2 таблеток обезболивающего. Также нормальные постпломбировочные боли могут длится 3–7 дней, но у некоторых пациентов после очень сложного лечения или с повышенной чувствительностью болевые ощущения продолжаются до 2–3 недель.
Как отличить нормальную боль:
Когда боль указывает на осложнения:
Если болит зуб после удаления нерва и чистки каналов, то при умеренном болевом синдроме можно принимать ибупрофен или нимесулид. Иногда допустимы полоскания хлоргексидином. Кроме того, в первые 3-5 дней нужно избегать нагрузки на зуб – не кусать им и не жевать.
Если боль не проходит или усиливается — обязательно посетите стоматолога. Иногда, как мы уже отмечали, встречаются случаи повышенной индивидуальной чувствительности – когда боль не проходит 2-3 недели, но при этом нет патологии. Однако чтобы отличить такую ситуацию от развития осложнений, нужна диагностика в клинике и осмотр стоматолога.
Также мы рекомендуем проходить контрольные осмотры после депульпирования. Они очень важны:
Когда и как часто нужны осмотры:

Да, поставить коронку на живой зуб можно, но только после тщательного обследования. Нередко мы рекомендуем депульпировать жевательные зубы перед протезированием, чтобы избежать осложнений. Передние зубы чаще оставляют живыми, если они здоровы. Но в ряде случаев возможно протезирование на живой жевательный зуб.
Все очень просто – «живым называют зуб с сохранной пульпой и нервно-сосудистым пучком в ней, а «мертвым» — зуб уже депульпированный. Почему прижились такие названия? Потому что нервно-сосудистый пучок отвечает не только за адскую боль из-за пульпита – в норме он снабжает зуб питательными веществами и микроэлементами, обеспечивающими его прочность (даже если зуб запломбирован).
При удалении пульпы снабжение зуба этими веществами прекращается, поэтому, даже если в нем успешно пролечены каналы, ортопеды на него надевают протез – коронку, т.к. зуб становится хрупким.
Тем самым, установить коронку на живой зуб возможно, если он здоровый или минимально поврежден, если нет воспаления пульпы и глубокого кариеса. Но такое решение врач принимает только после тщательной диагностики.
Когда протезировать живой зуб не рекомендуют:
Тому было несколько причин:
Раньше депульпирование перед протезированием было стандартом из-за рисков и ограниченных технологий. Ставят ли коронки на живые зубы сегодня? Да, это стало возможным с развитием стоматологии.
Показания:
Противопоказания к коронке на свой зуб:
Поскольку металлокерамика из-за толщины не подходит для протезирования зуба с нервом, то у нас есть только один вариант – безметалловые коронки:
Оба этих материала (но особенно цирконий) обладают достаточной прочностью, чтобы коронки из них выдерживали жевательные нагрузки при меньшей толщине, чем металлокерамические протезы. Потому зуб можно обтачивать меньше, сохраняя больший объем его тканей.
На самом деле у этой идеи есть как сторонники, так и противники. Сторонники указывают на основные плюсы такого подхода:
Однако противники задаются вопросом — что может произойти, если оставить зуб без депульпации? Во-первых, зуб может заболеть из-за перегрева при обточке или давления коронки, соответственно, потребуется переделывать работу – если позже разовьется пульпит, коронку придется снимать и лечить каналы. А во-вторых, у этого метода есть и другие недостатки:
Таким образом, перед тем, как решиться на установку протеза на живой зуб, нужно проконсультироваться с врачом-стоматологом, пройти полную диагностику и взвесить все за и против. Тем не менее, протезирование зубов коронками в эстетических и функциональных целях проводится все чаще – и значительное число пациентов не сталкивается ни с какими осложнениями, особенно если тщательно ухаживать за зубами дома и каждые полгода проходить профилактический осмотр и профессиональную гигиену.

Зуб может заболеть при резкой и сильной нагрузке – например, вам в салате или плове попался камушек или в пачке сухариков особо твердый элемент. Обычно такая ситуация заканчивается претензией в повару или изготовителю сухариков, а с зубом все благополучно. Но что, если болит зуб при нажатии постоянно или редко, но сильно? В такой ситуации следует обратиться к стоматологу, особенно если боль отдает в десну, в соседние зубы, сопровождается ощущением повышенной подвижности, отеком и покраснением десны, неприятным запахом изо рта.
Боль при нажатии может возникать по разным причинам, и важно правильно определить источник проблемы, чтобы выбрать верное лечение. Увы, сделать это дома, самостоятельно невозможно – нужна диагностика в клинике, т.к. у болевых ощущений при надавливании может быть очень много причин:

Если болит зуб при надавливании, то в первую очередь мы проводим диагностику, поскольку, как мы уже выяснили, этот симптом характерен для большого числа заболеваний полости рта. После визуального осмотра, пальпации, прицельного рентген-снимка, КТ мы устанавливаем причину неприятного состояния и предпринимаем меры:
Ну, вообще обычно здоровый зуб не болит, а если болит – то он уже нездоровый. Исключением может быть повышенная чувствительность (гиперестезия) – иногда она врожденная, но чаще ее причина кроется в истончении эмали или опущении десны, обнажающей чувствительные участки зуба. Тогда возникает резкая кратковременная боль от холодного, горячего, сладкого или кислого. Для прекращения неприятных ощущений рекомендуется использование паст для чувствительных зубов (с кальцием, фтором) и реминерализация эмали у стоматолога, а главное – лечение первопричины гиперчувствительности.
В остальных случаях болит лишь внешне здоровый зуб. Впрочем, боль могут вызывать гингивит, пародонтит, стоматит – воспалительные заболевания десен, вызываемые скоплением бактерий в десневом кармане, налетом или камнем на зубах. Помимо боли при нажатии, пациенты жалуются на кровоточивость десен и их покраснение, неприятный запах изо рта. Решение одно – лечение воспалений, профессиональная чистка, противовоспалительные гели в рамках домашнего ухода, специальные пасты.
Скрытый кариес — между зубами или под десной или микротрещины эмали – причина, которая редко видна в зеркале, поэтому кажется, что зуб здоров, а с ним уже случилась беда. Отраженная боль (иррадиация) возникает при поражении соседнего зуба, гайморите, невралгии тройничного нерва.
Бруксизм (скрежет зубами) из-за ночного сжатия челюстей при спазме или гиперактивности жевательных мышц приводит к перегрузке зубов. Возникают утренняя зубная боль, стираемость эмали, головная боль. Здесь поможет гнатолог – подберет капы для защиты зубов, расслабления мышц и т.д.
Проблемы с прикусом тоже вносят свой вклад – например, неправильное смыкание зубов нередко вызывают дискомфорт при жевании.
Чаще всего – потому что ему нужна помощь. Например, некорректная установка коронки (плохое прилегание без должной герметичности) вызывает ноющую боль, неприятный запах, воспаление десны вокруг коронки. Тут нужна замена коронки, возможно, лечение зуба.
Если вам провели протезирование живого зуба с пульпой, то увы – скорее всего, у вас все же воспалился нерв. Это может произойти из-за перегрева пульпы при обточке или занесении инфекции. Острая боль с пульсацией, особенно ночью, при попадании в рот холодного и горячего – основные симптомы, при которых нужно срочно отправиться к врачу и провести депульпирование (удаление нерва), пломбировку каналов и повторную установку коронки.
Кстати, плохо запломбированные каналы – тоже спонсор вашей боли в зубе под коронкой. Если каналы запломбированы не до конца, в них развивается инфекция. Если врач забыл в них кусочек инструмента – эффект тот же.
Киста или гранулема у корня возникает из-за хронического воспаления – когда к верхушке корня проникает инфекция. Одна из самых неприятных причин — трещина корня. Он может треснуть из-за нагрузки или некачественной обработки, что вызывает резкую боль при давлении на зуб и его подвижность. Практически всегда зуб приходится удалять.
Вторичный кариес образуется, если между коронкой и тканями зуба есть микрощель, куда проникает налет с бактериями. А еще есть гальванический синдром, характерный для старых металлических коронок или даже для металлокерамических: разные металлы во рту создают микротоки, вызывающие металлический привкус, боль, жжение. Вот почему мы все чаще используем безметалловые коронки из циркония и керамики.
Один из стоматологических мифов – что зуб без нерва не может болеть. Но он может, да еще как! А все потому, что случился периодонтит, перфорация корня (если врач бурил каналы слишком усердно), образовалась киста или треснул корень. Или у пациента есть гайморит либо невралгия тройничного нерва. В любом случае такой зуб нужно лечить.

Невидимые брекеты – это несъемные ортодонтические конструкции, предназначенные для исправления прикуса и выравнивания зубов. Ключевое преимущество аппаратов – минимальная заметность при разговоре или улыбке. В некоторых случаях – абсолютная невидимость для окружающих, позволяющая провести лечение конфиденциально, с соблюдением высокой эстетики в процессе.
Незаметные брекеты на зубы бывают трех видов:
Лингвальные брекеты – это несъемные ортодонтические системы, крепящиеся к внутренней (язычной) поверхности зубов, благодаря чему остаются незаметными при разговоре и улыбке. Популярны среди взрослых пациентов, публичных людей и тех, кто хочет исправить прикус с соблюдением абсолютной конфиденциальности.
Основное отличие лингвальных брекет-систем от альтернативных заключается в индивидуальном изготовлении. Стоматолог-ортодонт снимает слепки верхнего и нижнего зубных рядов, которые отправляет в лабораторию для последующего производства брекетов с учетом уникальной анатомии зубов пациента.
Среди плюсов конструкций выделяют:
Из недостатков:
Сапфировые брекеты – это прозрачные несъемные конструкции. Они минимально видны на зубах – только с близкого расстояния и при попадании прямых солнечных лучей или иных источников света. Сочетают высокую прочность с премиальной эстетикой, делая процесс коррекции прикуса максимально комфортным в психологическом плане.
Создаются сапфировые брекеты из искусственного монокристаллического сапфира. Это выращенный в лаборатории аналог природного минерала, обладающий той же химической формулой. Но, в отличие от натуральных, синтетические сапфиры имеют идеальную структуру без примесей. Пропускают свет, сливаются с эмалью.
Изготавливаются сапфировые брекеты путем плавления сырья – оксида алюминия в виде порошка, – при температуре свыше 2000oC. После охлаждения нарезаются на пластины нужного размера. Получаются в три раза прочнее керамики. За счет отсутствия пузырьков и дефектов приобретают абсолютную прозрачность.
Преимущества сапфировых брекетов:
Недостатки:
Керамические брекеты – это ортодонтические системы, сочетающие естественный внешний вид и высокую эффективность. Они хорошо сливаются с оттенком натуральной эмали. Применяются при лечении пациентов без природной желтизны зубов. Позволяют выполнить коррекцию нарушений прикуса менее заметно, чем с металлическими аналогами.
Создаются керамические брекеты из поликристаллического оксида алюминия. За этот счет получаются полупрозрачными, матовыми. Выпускаются в двух вариантах:
Разница между конструкциями следующая:
Дуга в керамических брекетах может быть хорошо видимой, серого металлического оттенка, или белой, покрытой специальным напылением. Данный факт также влияет на общую эстетику и психологический комфорт пациента. Если важна минимальная заметность, конечно, предпочтительнее белые дуги.
Среди плюсов керамических систем следует отметить:
Из недостатков:

Элайнеры – съемные индивидуально изготавливаемые капы. Они абсолютно прозрачны. Практически незаметны при разговоре и улыбке даже с близкого расстояния. Создаются по цифровым слепкам челюстей, плотно прилегают к поверхности зубов, точно повторяют контур десен без риска травмирования или избыточного давления на мягкие ткани.
Применяются элайнеры в большинстве клинических случаев, исключая самые сложные, с которыми справятся только металлические брекеты, способные выдержать повышенные нагрузки. Также не используются, если пациенту в рамках лечения нужна хирургическая операция по увеличению или укорочению челюсти – остеотомия.
Отличия элайнеров от брекетов заключаются в следующих особенностях:
Как правило, ношение элайнеров занимает меньше времени, чем брекетов. В среднем, на исправление неправильного прикуса с невидимыми капами уходит 12-18 месяцев. Однако, для достижения желаемых результатов в срок от пациента ожидается высокая самодисциплина и следование всем рекомендациям врача:
В отличие от брекетов, которые работают 24/7, с элайнерами большая ответственность за результат ложится на плечи пациента. Это важно учитывать при согласии на лечение. Чтобы узнать больше, запишитесь к ортодонту «Династии врачей» на консультацию.
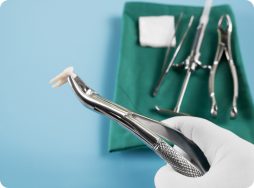
Сложное удаление зуба – это хирургическая процедура, требующая больше времени и усилий, чем обычное удаление. Она проводится, когда зуб нельзя извлечь из лунки стандартными инструментами, или есть факторы, усложняющие процесс.
Часто в ходе сложного удаления специалист рассекает десну, выпиливает небольшой кусок кости вокруг зуба, либо делит его на фрагменты, после чего извлекает части по отдельности и ушивает слизистую. В среднем, все манипуляции занимают около 30 минут, но иногда могут длиться до 60 минут. Для исключения любых дискомфортных ощущений применяется эффективная анестезия.
Подобно любой хирургической процедуре, у сложного удаления зуба есть свои ограничения. Их необходимо учитывать для минимизации риска осложнений. Противопоказания подразделяются на абсолютные, при которых процедура категорически запрещена, и относительные, когда удаление зуба допустимо, но требует особой подготовки.
Абсолютные:
Временные:
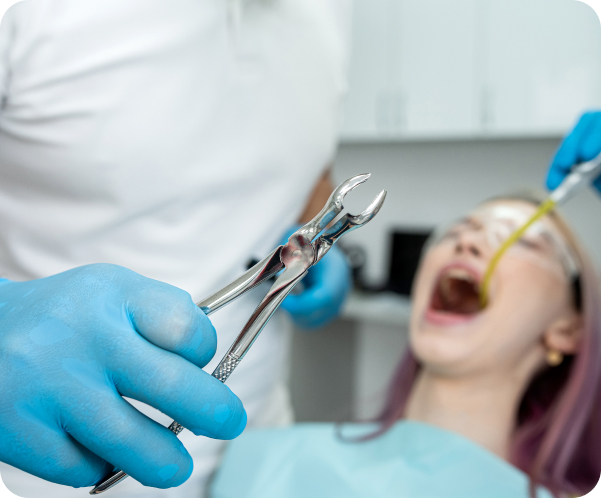
На этапе интервьюирования следует сообщить стоматологу обо всех имеющихся и недавно перенесенных заболеваниях, принимаемых лекарственных препаратах, аллергических реакциях и других особенностях вашего здоровья. Врач проведет тщательный осмотр полости рта и компьютерную томографию челюстей, чтобы оценить строение и положение корней, состояние кости и прилегающих структур, принять решение о возможности проведения хирургического вмешательства.
Пациенту разъясняют ход операции, возможные риски и осложнения. Также выдаются назначения по подготовке к удалению, например, отказ от приема алкоголя и курения за три и более дней до операции. При необходимости рекомендуется обращение к узким специалистам для коррекции курса приема лекарственных средств, негативно влияющих на заживление ран или свертываемость крови. Может выполняться комплексная гигиена полости рта для снижения бактериальной нагрузки на организм.
Все манипуляции выполняются под местной анестезией, которая полностью купирует болевые ощущения. Стоматолог-хирург совершает:
После извлечения зуба стоматолог обрабатывает лунку, выскабливает грануляции, удаляет кисту, если она была, костные осколки. Промывает антисептиком, по показаниям вводит в лунку остеопластическое сырье для ремоделирования кости и ускорения заживления. Возвращает слизистый лоскут на место и накладывает швы.
В послеоперационный уход необходимо соблюдать все назначения врача, чтобы избежать осложнений – альвеолита, воспаления мягких тканей, кровотечения. Швы снимаются приблизительно на 10 день. Для этого необходимо снова прийти в клинику. Также в процессе реабилитации для контроля за ходом заживления назначаются осмотры – ориентировочно на третий и седьмой день. Точные сроки могут варьироваться, в зависимости от клинической картины.
Чтобы снизить дискомфорт в послеоперационный период и обеспечить правильный ход реабилитации, рекомендуется:

Имплантация всей челюсти, так же известная, как тотальная имплантация, проводится в случаях полной адентии, или если оставшиеся зубы сохранить невозможно. Цель операции – максимально быстро восстановить жевательную функцию, чтобы пациент смог комфортно питаться, нормализовать речь и эстетику лица.
При отсутствии зубов на одной или обеих челюстях можно за короткий срок получить надежный несъемный полный протез. Для этого применяется метод одноэтапной имплантации. За одно хирургическое вмешательство стоматолог удаляет оставшиеся зубы, которые не подлежат восстановлению, и применяет протокол All-on-X – вживляет 4, 6 или 8 имплантатов, поверх которых сразу фиксирует абатменты.
В день операции или в течение 3 суток ортопед устанавливает временную конструкцию. Сразу можно есть мягкую пищу, не боясь повреждения имплантатов. Эта особенность является ключевым преимуществом одноэтапной имплантации.
Разновидности методик:
Преимущества имплантации:
All-on-4 – самый первый метод, который был разработан для реабилитации всей челюсти у пациентов с адентией или значительным разрушением зубов. Переводится как «Все на четырех». Его суть в том, что несъемный протез фиксируется всего на 4 имплантах, благодаря чему цена на имплантацию всей челюсти также снижается, что важно для пациентов с ограниченным бюджетом.
Как это работает:
На каждый зубной имплант сразу фиксируется абатмент и временный полный несъемный протез. Он содержит 10 коронок из акрила. Носить конструкцию можно до 6 месяцев, пока проходит приживление имплантатов. По истечении этого срока устанавливается постоянный протез уже с 12 коронками, которые могут быть выполнены из акрила или керамокомпозита. Однако, из-за малого количества имплантатов крайние коронки слева и справа выполнены в форме нависающих консолей.
Метод «Все на 4» подходит пациентам, готовым питаться преимущественно мягкой пищей, исключающей твердые, трудно пережевываемые продукты. А также людям с не слишком крупными челюстями и умеренно развитой жевательной мускулатурой.
Преимущества All-on-4:
All-on-6 предполагает установку 6 имплантатов. Это усовершенствованная технология, обеспечивает более надежную фиксацию конструкции и позволяет использовать протезы лучшего качества из эстетичного и износостойкого диоксида циркония. Метод особенно рекомендован при выраженной атрофии кости или необходимости повышенной стабильности при сопутствующих системных заболеваниях, так как нагрузка распределяется более равномерно.
При восстановлении верхней челюсти «Все на 6» часто становится единственным возможным решением. Это связано с анатомическими особенностями:
Ход операции:
Преимущества методики:
All-on-8 – это наиболее прогрессивная и комфортная методика имплантации челюсти, при которой 8 дентальных имплантатов используются для фиксации протеза, разделенного на сегменты. Этот метод обеспечивает максимальную стабильность, естественную функциональность и красоту улыбки. Показан пациентам с выраженной атрофией костной ткани, потребностью в повышенной жевательной эффективности и эстетике.
Особенности протокола:
Преимущества:

Если имплантация противопоказана или невозможна по любым причинам, можно восстановить зубной ряд полными съемными протезами. Однако, они не обеспечивают такого же уровня комфорта, функциональности и долгосрочных преимуществ.
Основная альтернатива – это полный съемный пластиночный протез из акрила, или всем известная «вставная челюсть». Это распространенный и доступный по цене вариант восстановления зубов при полной адентии с минимальным количеством противопоказаний.
Особенности:
Недостатки:
Другой вид съемных протезов – вставная челюсть из Acry-free (Акри-фри). Это улучшенный материал, гипоаллергенный. Способ фиксации аналогичен. Протезы из Акри-фри выглядят более естественно, но стоят дороже акриловых.
Итог: полные съемные протезы – более доступная альтернатива тотальной имплантации, но в долгосрочной перспективе приводят к осложнениям и еще большим финансовым вложениям. Часто после длительного ношения съемных протезов необходима обширная костная пластика перед имплантацией.
| Критерии | All-on-4 | All-on-6 | All-on-8 |
| Стабильность | Умеренная | Высокая | Максимальная |
| Костная пластика | Не нужна при умеренном дефиците кости | Проводится по необходимости | Проводится по необходимости |
| Питание | Мягкой и умеренно твердой пищей | Разнообразный рацион, включая твердые продукты питания | Как со своими зубами |
| Эстетика | Умеренная, восстанавливает 12 зубов после полного приживления, создается из акрила или керамокомпозита | Высокая, восстанавливает до 14 зубов из диоксида циркония | Наивысшая, восстанавливает 14 зубов без нависающих крайних консолей, материал – диоксид циркония |
| Стоимость | Доступная | Средняя, реальная стоимость операции зависит от бренда имплантатов | Самая высокая из-за количества имплантатов и протезов |

Дистальный прикус – это распространенная аномалия. Сопровождается следующими признаками: верхняя челюсть выдвинута вперед, более развита, чем нижняя. Чаще диагностируется у детей во время прорезывания молочных зубов и в период смены прикуса на постоянный по причине неустойчивости зубочелюстной системы. Редко развивается как самостоятельная деформация, обычно сопрягается с аномальным положением отдельных зубов, резким сужением челюстей в области боковых зубов.
При постановке диагноза можно услышать термины «прогнатия» или «прогнатический прикус». Оба являются синонимами дистального прикуса, который требует обязательного ортодонтической коррекции. Оставаясь без лечения, патология повышает вероятность возникновения осложнений. Объясняется это тем, что аномалия влияет как на эстетику лица, так и на здоровье зубов, и даже осанку.
Лицевые признаки:
Помимо внешних проявлений, из-за высокого строения свода неба дистальное смещение провоцирует дискомфорт при пережевывании и проглатывании пищи, носовом дыхании и в процессе речи. Но любые патологии прикуса, как правило, развиваются поэтапно, с раннего детства. Поэтому к совершеннолетию и более старшему возрасту человек, как правило, в максимальной степени адаптируется и перестает обращать внимание на перечисленные неудобства.
Внутриротовые признаки:
Влияние на осанку:
Ряд факторов оказывает негативное влияние на последующие аномалии прикуса еще задолго до зачатия ребенка или в период внутриутробного развития. Часть причин можно устранить, а нарушения прикуса предупредить или минимизировать в раннем детстве.
Как правило, дистальный прикус формируется под воздействием комплекса факторов:
Прогнатический прикус наследуется примерно в 66% случаев. Патология закладывается в возрасте до 5-7 лет. Без своевременного обращения к специалисту внешние факторы усугубляют патологию.
На формирование челюстей влияют заболевания матери, нехватка полезных витаминов и минералов, радиационное воздействие, употребление спиртных напитков.
У новорожденных нижняя челюсть в норме слегка недоразвита. Ее рост активизируется в процессе грудного вскармливания благодаря естественной нагрузке. Обычно к 6 месяцам развивается правильный ортогнатический прикус. В свою очередь, использование бутылочек с широким отверстием не обеспечивает должную нагрузку на мышцы и челюсти. Также негативно влияют длительное сосание пустышки или пальца. Недостаток твердой пищи в рационе дошкольника ведет к ослаблению челюстей.
Хронические респираторные патологии – ринит, аденоиды, искривление носовой перегородки, – нарушают носовое дыхание, становятся причиной ротового дыхания, вызывают закрепление неправильного положения нижней челюсти. Системные патологии, например, рахит, эндокринные заболевания, нехватка минералов – кальция, фтора, – влияют на рост челюстей и прорезывание зубов.
Раннее разрушение или утрата молочных зубов пагубно сказываются на росте челюстей, прорезывании постоянных зубов и закладывании правильного прикуса. Это вызывает сопутствующие проблемы с произношением звуков и социальной адаптацией ребенка.

Существует два подкласса данной аномалии:
Оба подкласса могут проявляться:
Выделяют четыре клинические формы патологии:
Как исправить дистальный прикус, решает врач-ортодонт после сбора жалоб, клинического осмотра ротовой полости, пальпации ВНЧС, функциональной пробы – выдвижения нижней челюсти вперед и оценки пропорций лица. Дополнительно осуществляется компьютерная томография, фотопротокол в анфас и профиль, снятие цифровых оттисков для создания контрольных диагностических моделей.
При постановке диагноза учитываются:
Детская коррекция проводится с применением:
Дополнительные методы:
Лечение дистального прикуса у взрослых возможно с помощью:
Металлические или керамические брекет-системы фиксируются на зубы после 12-13 лет. Дополнительно применяются межчелюстные тяги для выдвижения нижней челюсти и коррекции положения отдельных зубов. Помимо прочего, показано удаление премоляров в случае сильной скученности с последующим закрытием промежутков.
Если патология тяжелая со значительным недоразвитием нижней челюсти или увеличением верхней, брекеты применяются в качестве подготовки к хирургической коррекции. Обычно их носят от 12 до 18 месяцев. После операции проводится финальное ортодонтическое лечение. Общее время лечения на брекетах прогнатии может занимать до 36 месяцев.
После снятия брекетов наступает этап ретенции – удержания результата. На зубы фиксируется несъемный ретейнер. Назначается временное ношение съемных кап.
Съемные прозрачные капы, изготавливаемые индивидуально по цифровым слепкам, применяются, если у пациента легкая степень дистального прикуса, нет выраженной аномалии – недоразвития нижней челюсти или чрезмерного роста верхней. Элайнеры корректируют положение зубов, улучшая окклюзию. Однако, не могут стимулировать рост нижней челюсти у детей и не заменяют ортогнатическую операцию при тяжелых формах.

Обязательно ли удалять зубы мудрости до установки брекет-систем, определяет ортодонт по результатам визуального осмотра ротовой полости и компьютерной диагностики. Как правило, финальное решение складывается на основании нескольких факторов, включая положение, состояние моляров, размер челюстей и индивидуальные особенности пациента.
Зубы мудрости могут мешать ортодонтическому лечению в нескольких случаях:
У современных людей, в большинстве своем, челюсти уже, чем у предков, из-за эволюционных изменений в питании. Способствует этому меньшее количество жесткой пищи. Как результат, на челюсти приходится меньшая нагрузка, потенциально стимулирующая развитие костей и жевательной мускулатуры.
Зубы мудрости – рудиментарные. Они пытаются прорезаться, даже если для них нет места. В процессе прорезывания восьмерки давят на седьмые зубы. Те, в свою очередь, передают давление на весь зубной ряд, приводя к искривлению наиболее уязвимых для этого зубов – передних. Таким образом формируется скученность в области резцов и клыков.
После установки брекетов дуга с памятью формы оказывает мягкое и постепенное давление на зубы с первых по седьмые, перемещая их в новые позиции. Однако, сохранившиеся восьмерки, которые изначально способствовали искривлению зубов, оказывают обратное давление. Результат лечения оказывается низкоэффективным.
Если, в конечном итоге, стоматолог-ортодонт сможет обеспечить красивый и функциональный результат коррекции прикуса, после снятия брекет-системы вероятность рецидива – повторного искривления зубов, – остается очень высокой. Даже несмотря на установку несъемных ретейнеров и ответственное ношение съемных ретейнеров.
Речь идет о дистопии – наклонном или горизонтальном положении зубов. Также о ретенции – частично или полностью непрорезавшихся восьмерках. В первом случае повышается риск хронического травмирования слизистой щек, языка, разрушения седьмых зубов и резорбции корней с необходимостью последующего удаления. Во втором – воспаления капюшона десны из-за постоянного прикусывания и затрудненной гигиены.
Обе ситуации усложняют процесс коррекции прикуса, делают его более болезненным, повышают вероятность распространения инфекции. Если зубы мудрости не прорезались на момент установки брекетов, они могут начать расти после снятия системы, провоцируя искривление уже выровненных зубов. Как правило, повторная ортодонтическая коррекция прикуса осуществляется дольше и сложнее, чем при первичном обращении.
Если зуб мудрости прорезался только с одной стороны, челюсть при жевании смещается вбок. Из-за неравномерного распределения нагрузки, спазма и гипертрофии жевательных мышц лицо становится асимметричным. У пациента формируется хроническая дисфункция височно-нижнечелюстного сустава (ВНЧС). Патология сопровождается болью, затрудненным открыванием рта. При сложном течении – полной блокировкой челюсти.
В норме зубы должны равномерно смыкаться. Но при наличии суперконтактов происходит травматичное столкновение зубов-антагонистов при движении челюстей. Это становится причиной их перегрузки, разрушения, нарушений прикуса, развития дисфункции ВНЧС, особенно, в случае восьмерок. В итоге пациент сталкивается с осложнениями, которые долго и дорого лечить.

Нужно ли удалять зубы мудрости перед установкой брекетов, решает врач-ортодонт, исходя из клинической картины. Однако, есть показания, которые относят процедуру в категорию обязательных:
Всегда ли нужно удалять зубы мудрости для брекетов? Нет, не всегда. Есть ситуации, когда третьи моляры не мешают исправлению прикуса:
Если восьмерки полностью прорезались, стоят ровно в ряду, при этом не являются причиной скученности зубов, их удаление необязательно.
Касается случаев, когда третьи моляры не провоцируют разрушения седьмых зубов, не приводят к резорбции корней – это определяется по снимкам.
Если положение зубов мудрости не вызывает повреждения щек, языка, при смыкании челюстей десны не прикусываются, операция по удалению не нужна.
Воспаление капюшона десны встречается при наличии частично непрорезавшихся зубов, требует обязательного хирургического вмешательства.
Если восьмерки поражены кариесом, тем более, с осложнениями, их удаляют. Лечение третьих моляров затруднительно и нецелесообразно.
Если на момент обращения в клинику у пациента нет шестых или седьмых зубов, правильно растущие восьмерки могут быть перемещены на их позиции.
Можно ли ставить брекеты, если нет зубов мудрости? Конечно! В таком случае требуется лишь подготовка полости рта к установке несъемной ортодонтической конструкции. Для большинства пациентов это:
Узнать больше мы рекомендуем на первичной консультации ортодонта стоматологии «Династии врачей».